黃斑病變並非長者專屬 定期檢查方為上策

文:施美玲 眼科專科醫生

講起黃斑病變,很多人都會認為是老人病,與自己無關。事實是不分男女老幼,同樣有患上黃斑病變的風險。因此,如果無故視力變弱、影像有變形扭曲,或是中央視力模糊,就應立即向醫生求診檢查,查找原因。
眼睛就像相機,視網膜便是菲林,可將接收到的光線轉化為影像。視網膜的中心是黃斑點,乃感光細胞最密集地方,負責掌控顏色和立體感辨識等功能;若然黃斑點出現病變,便會對視力帶來嚴重影響。「黃斑病變」泛指任何發生於黃斑區的疾病,例如老人黃斑病變、中漿症、糖尿上眼引致黃斑水腫、黃斑前膜增生及黃斑點洞等,各種黃斑病變皆有不同成因。
中央視點變形或變暗

黃斑點底下積水而導致色素減弱的中漿症,全稱「中心性漿液性脈絡膜視網膜病變」 (CSCR)。
中漿症的風險因素包括長期吸煙、須長期服用類固醇藥物,或是性格屬於容易有壓力、躁鬱及憂鬱的A型性格人士等。患者的中央視點會漸見變形,或是視野中間變暗,而且情況時好時壞,可影響近視度數。至於息肉狀脈絡膜血管病變和老年黃斑病變,可令中央視點會變黑,以及患者會將直線看成曲線等,而且症狀往往是突然出現。
黃斑病變可視力帶來不同程度的影響,如能及早醫治,便能亡羊補牢,拯救視力。然而有患者在黃斑病變初期,由於僅有單一眼睛發病,故此掉以輕心,只依賴另一隻仍有正常視力的眼睛。直至兩眼出現問題才去求診,惟此時病變已經嚴重,黃斑點出現疤痕或是感光細胞已經壞死,無法逆轉病情。在黃斑病變初期,視力剛剛開始模糊之際,如能及早就醫,仍有機會令病情逆轉。然而,假若已病發一段時間,部分視網膜細胞死亡時,就難以全面康復了。
視力大幅減弱難自理

FFA(眼底螢光血管造影)是目前評估視網膜和脈絡膜血管系統是否出現病變的常見眼科檢查。
嚴重黃斑病變可能致盲,大多數患者的視力可因病情受損,原因是中央視力損壞的話,對視力會帶來不可逆轉的影響,為生活帶來很多困難。儘管視網膜邊緣仍可構成視野,但由於光線不足,因此影像便會模糊。患者看着眼前站着的人,可能看不清五官,只看到頭髮和輪廓,對社交甚為不便。即使患者仍有一隻健康的眼睛,但單獨出外時仍是危險重重,無法應付突如其來的意外;尤其是長者的話,更要依賴手杖或是旁人攙扶才能上街。因此,如果不想下半生視力受阻,患者應在黃斑點未有疤痕或大量出血之前,及早診治。
醫生診症時,會用光學相干斷層掃描檢查黃斑點和視網膜。如認為有進一步需要,便會採用視網膜螢光攝影檢查,方法是於手部靜脈注射螢光劑入體內,讓螢光劑經由血液循環至眼內,再以專門的相機拍攝其流向變化,從而達到正確判斷。至於要選用何種治療方法,須因應不同的黃斑病變和個人情況,必須基於個別臨床情況來決定。常見的治療方法包括眼內藥物注射、光動力療法以及外科手術。
預防勝於治療,如果近視大於600度的人士,在年滿三十歲後,容易傾向出現異常眼部血管增生導致出血,所以應該每年進行詳細的黃斑點檢查。長期吸煙人士或是需要長期服用類固醇藥物的人,也應按醫生建議定期去做眼科檢查。另外,市民亦可自行檢查可有黃斑病變徵兆,首先掩蓋一隻眼,再以另一隻眼睛視物,留意視力可有模糊。此外近視者應留意度數可有加深,因為成年後視力狀況應已穩定,突然加深或是病變先兆。同時市民也可以上網上搜尋阿姆斯勒方格表(Amsler Grid),自行檢查黃斑點是否健康。
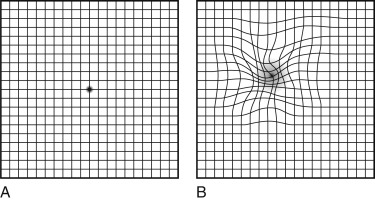
阿姆斯勒方格表(A方格為正常視野;B方格為黃斑病患視野)。

(資料由客戶提供)
PP-XLB-HKG-0014




